
注目の話題
新型コロナウイルス感染症(COVID-19)ワクチン接種又は新型コロナウイルス*1感染に関連する心筋炎、心膜炎及び不整脈リスク
2021年9月末までに、世界中で新型コロナウイルス感染症(COVID-19)ワクチンが63億回以上接種された。COVID-19ワクチンの臨床試験では、心筋炎及び心膜炎は有害事象として報告されていないが、一般集団では多数の疑わしい症例が報告されている。
*1 新型コロナウイルス:重症急性呼吸器症候群コロナウイルス2(SARS-CoV-2) *2 mRNA:メッセンジャーリボ核酸

結果
- アデノウイルスワクチンとmRNA*2ワクチンの両方の初回接種後1週間以内に心筋炎のリスクが上昇し、mRNA*2ワクチンの2回目の接種後にこのリスクがさらに上昇した。
- mRNA-1273ワクチンの2回目の接種後1~28日目を除き、ワクチン接種後の心膜炎又は不整脈のリスクの上昇を示す所見は認められなかった。
-
同じ集団では、新型コロナウイルス*1感染後の心筋炎、心膜炎及び不整脈のリスクのほうが高かった。
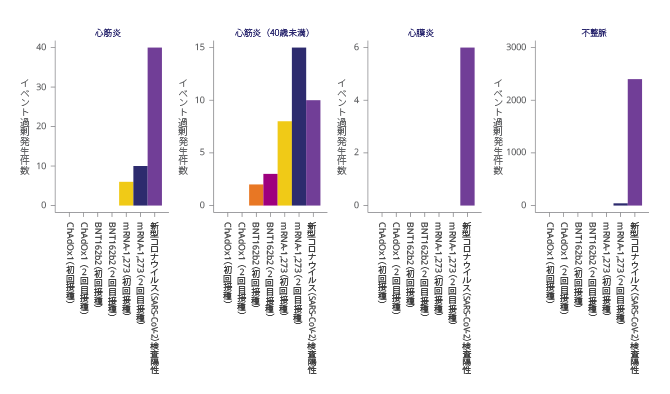
2種類のmRNA*2ワクチン接種後の心筋炎のリスクは40歳未満の接種者で高かった。 - 心筋炎イベントの過剰発生率は、ワクチン接種後28日以内で100万人あたり1-10イベントと推定されたのに対し、新型コロナウイルス*1感染後28日以内では100万人あたり40イベントであった。
図1にCOVID-19ワクチン接種又は新型コロナウイルス*1感染者100万人あたりの曝露に起因するイベント過剰発生件数を示す。
図1. ワクチン接種後又はSARS-CoV-2検査陽性後28日以内のイベント過剰発生件数/感染者100万人
リミテーション
- これらの調査結果の因果関係について断定することはできない。
- アウトカムの評価に入院コード及び死亡証明書を使用したため、心筋炎の確定診断のために心臓の画像検査や生検を受けた患者がどれくらいいたかは特定できなかった。ワクチン関連心筋炎に関するメディア報道により、ワクチン接種後のトロポニン検査が広く実施されたため、紹介バイアスの影響を受けた可能性がある。BNT162b2接種後の心筋炎発生に関するCDCの発表前にワクチンを接種した集団で感度分析を行った結果、BNT162b2接種した集団はより高齢であったという事実から、異なる結果を説明することもできる。
- mRNA-1273ワクチンの展開は2021年4月に英国で開始されたため、このワクチンを受けた患者のイベント数は低かった。このワクチンは心筋炎に関するシグナルが強かったが、解釈には注意が必要で、国際的な大規模データベースで結果を再現することには意味がある。
- ワクチン接種に関連した、心膜炎・不整脈発生リスク減少に関する生物学的妥当性は不明であり、解釈には注意が必要である。
- この研究では、複数の比較を行ったことで、誤った推論が生じた可能性があり、導き出されたボーダーラインの解釈には注意が必要である。
- 心疾患の有害事象とワクチン接種との関連の妥当性を評価するためにSARS-CoV-2検査陽性のコントロールアウトカムが選択されたが、医療システム全体がパンデミックの影響を受けているため、SARS-Cov-2陽性の結果の解釈には注意が必要である。

結論
COVID-19ワクチン接種を受けた成人では、アデノウイルスワクチンとmRNA*2ワクチンの初回接種後1週間以内及びmRNA*2ワクチンの2回目の接種後に心筋炎のわずかなリスクが認められた。一方で、新型コロナウイルス*1感染は、心筋炎、心膜炎、不整脈に関連する入院又は死亡のリスクの有意な上昇と関連付けられた。
出典:
Patone M, Mei XW, Handunnetthi L,et al. Risks of myocarditis, pericarditis, and cardiac arrhythmias associated with COVID-19 vaccination or SARS-CoV-2 infection. Nat Med.
2021;10.1038/s41591-021-01630-0.

特集記事(レビュー)
新型コロナウイルス感染症(COVID-19)における血栓性炎症及び内皮細胞傷害の病原性機序
- 血栓塞栓性合併症は、新型コロナウイルス感染症(COVID-19)患者における重症化及び死亡の主要な原因である。
- 重度の呼吸窮迫により集中治療室(ICU)に入室した重篤なCOVID-19感染症患者において、深部静脈血栓症(86%)及び広範囲肺塞栓症(36%)の高い発症率が報告されている。
- 新型コロナウイルス(重症急性呼吸器症候群コロナウイルス2[SARS-CoV-2])感染は、直接的又は間接的に免疫応答の調節不全、血小板の過剰活性化及び内皮機能不全を引き起こし、これらは相互に作用し、心血管リスク因子によって増悪する。

目的
COVID-19における血栓性炎症及び内皮細胞傷害の病原性機序に関する洞察を提供するとともに、これらの機序を標的とする治療戦略について考察すること。

研究成果
- これまでに得られているエビデンスから、新型コロナウイルス(SARS-CoV-2)感染によって、免疫応答の調節不全(図1)、血小板の過剰活性化(図2)及び内皮機能障害(図3)が引き起こされ、重篤なCOVID-19患者の血栓塞栓イベントの発生率が上昇することが示唆される。
- ワクチン又は抗ウイルス薬に加えて、炎症、血小板の過剰活性化、血栓症及び内皮機能障害を標的とする治療戦略を用いることにより、COVID-19患者の死亡を含む臨床転帰が改善する可能性がある(図4)。
図1. COVID-19における免疫応答の調節不全(A)示唆されている新型コロナウイルス(SARS-CoV-2)の免疫回避機序(B)COVID-19における自然免疫系の過剰活性化及び獲得免疫系の抑制
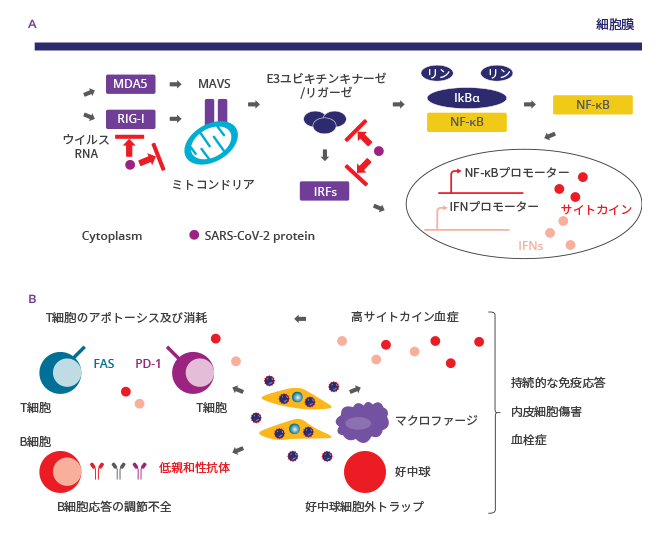
FAS: Fas cell surface death receptor、IFN:インターフェロン、IRF:IFN調節因子、IκBα:B細胞核内因子κ軽鎖ポリペプチド遺伝子エンハンサーインヒビターα、MAVS:Mitochondrial antiviral-signalling protein、MDA5:Melanoma differentiation-associated gene 5、NF-kB:核内因子κB、PD-1:プログラム細胞死タンパク質1、RIG-I:Retinoic acid-inducible gene I、RNA:リボ核酸
図2. COVID-19における血小板活性化及び凝固カスケード
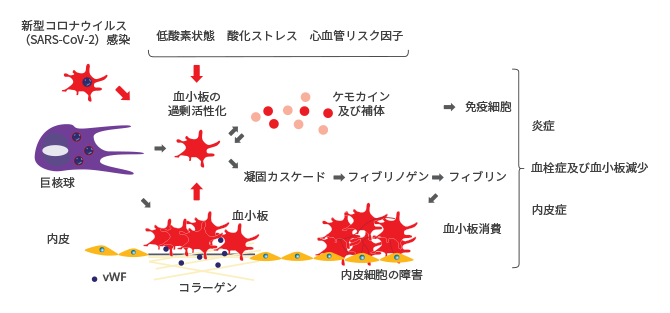
SARS-CoV-2:新型コロナウイルス(重症急性呼吸器症候群コロナウイルス2)、vWF:フォンウィレブランド因子
図3. COVID-19における内皮機能障害
(A)
新型コロナウイルス(SARS-CoV-2)感染によって内皮細胞上のACE2発現が減少する
(B)
COVID-19では持続的な免疫応答によって内皮機能障害が引き起こされる
(C)
新型コロナウイルス(SARS-CoV-2)感染によって、古典経路、レクチン経路及び代替経路を介して補体系が活性化される
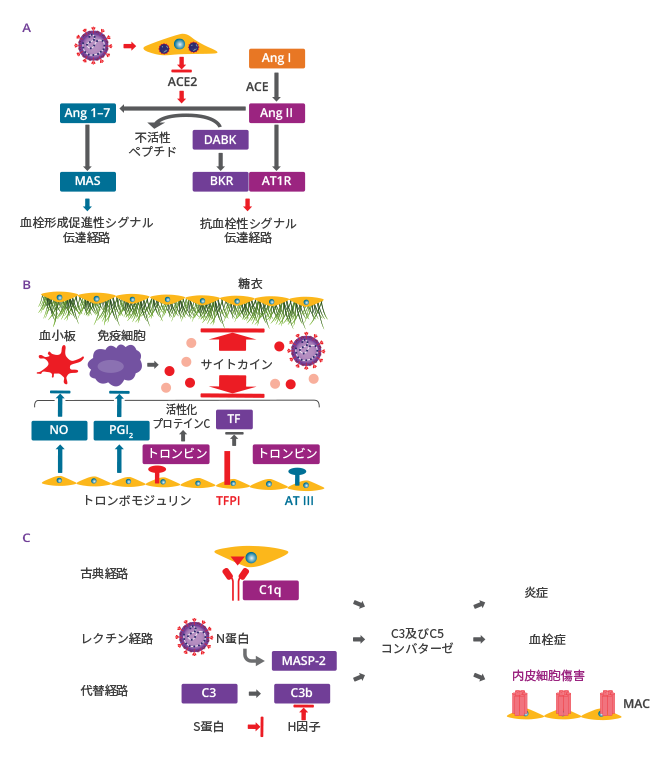
ACE:アンジオテンシン変換酵素、Ang:アンジオテンシン、AT III:アンチトロンビンIII、AT1R:1型アンジオテンシン受容体、BKR:ブラジキニン受容体、DABK:Des-Arg(9)-ブラジキニン、C1q:補体成分C1q、C3:C3コンバターゼ、C3b:補体第3成分が切断されて形成される大きい成分、C5: C5コンバターゼ、MAC:膜侵襲複合体、MASP-2:マンノース結合レクチン関連セリンプロテアーゼ2、H蛋白:多機能蛋白質であり補体系以外で機能を示す、N蛋白: ヌクレオカプシド蛋白質、NO:一酸化窒素、PGI2:プロスタサイクリン、TF:組織因子、TFPI:組織因子経路インヒビター、S蛋白:スパイク蛋白質
図4. COVID-19における血栓性炎症及び内皮細胞傷害を標的とする治療戦略
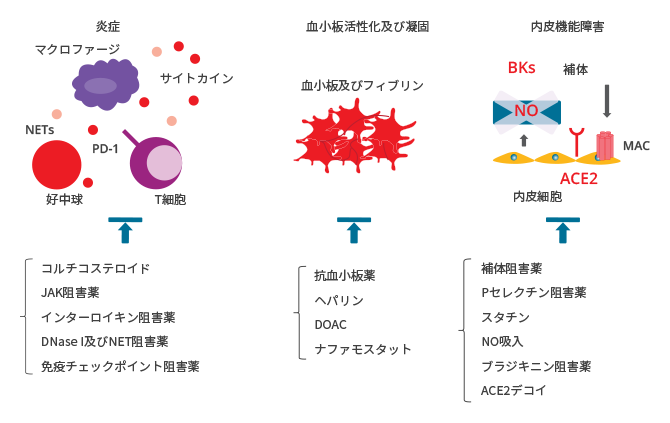
ACE2:アンジオテンシン変換酵素2、BK:ブラジキニン、DOAC:直接作用型経口抗凝固薬、DNase:デオキシリボヌクレアーゼ、JAK:ヤヌスキナーゼ、MAC:膜侵襲複合体、NET:好中球細胞外トラップ、NO:一酸化窒素、PD-1:プログラム細胞死タンパク質1

結論
COVID-19において、ワクチン及び抗ウイルス薬の使用に加えて、血栓性炎症及び内皮細胞傷害を標的とする治療戦略として、現在利用可能な薬剤の再利用が広く行われている。COVID-19の多因子的な病原性を考慮すると、死亡を含む臨床転帰を改善するためには、併用治療が必要であると考えられる。
出典:
Higashikuni Y, Liu W, Obana T, et al. Pathogenic basis of thromboinflammation and endothelial injury in COVID-19: Current findings and therapeutic implications. Int J Mol Sci. 2021.8;22(21):12081.

最新の話題
拍動を描出する:心エコー図の自動解析
- 心不全は世界の重大な健康問題の1つであり、早期の診断・治療により医療システムに対する疾病負荷を減らすことができる。
- 心エコー図は、心不全の診断において心臓の構造及び機能を評価するための主要な手法として、最も広く受け入れられている。
- 心エコー図の手作業の解析は、時間がかかり、ヒューマンエラーが生じやすい。そのため、心エコー図の2次元(2D)動画及びドプラ画像の分類、セグメント化、アノテーション(注釈つけ)を行うための全自動のディープラーニングワークフローを開発した。

結果
- ディープラーニングに基づくエンド・ツー・エンドのワークフローを用いることにより、心エコー図画像及びドプラ画像を自動的に分類し、心臓の収縮及び拡張機能のパラメータを評価することができた。
- 異なる国、異なる医療システム、並びにアジア、カナダ及び米国の参加者の明確に異なるコホートを対象としたワークフローの外部検証において、多様な民族背景を有する男性、女性及び実臨床の患者における自動測定の一般化の可能性が示された。
- 自動測定のばらつきは、専門の超音波検査技師による手作業の測定のばらつきよりも小さかった。
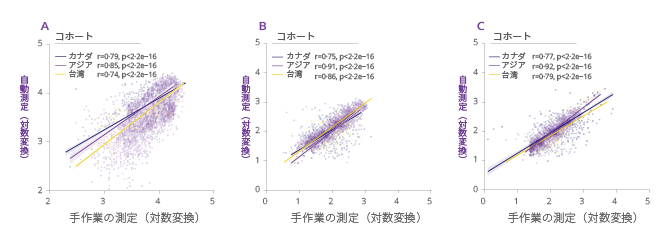
図1. (A)左室駆出率、(B)側壁側e’及び(C)E/e’比に関する回帰直線を示した散布図
r係数とp値は対数変換した値である。
アジアのコホート:自動測定と手作業の測定との相関は、E波のr = 0.88(平均絶対誤差[MAE]7.4 cm/s)から左室収縮終末期容積(LVESV)のr = 0.95(MAE 10.2 mL)の範囲であった。
自動測定と手作業の測定との相関は、LVEFでr = 0.89(MAE 5.5%)、側壁側e'で r = 0.92 (MAE 0.7 cm/s)、E/e'比でr = 0.90(MAE 1.7)であった。
カナダのコホート:自動測定と手作業の測定との相関は、中隔側e’ のr = 0.67(MAE 1.0 cm/s)からLVESVのr = 0.91(MAE 16.5 mL)の範囲であった。自動測定と手作業の測定との相関は、左室駆出率(LVEF)でr = 0.75(MAE 8.6%)、側壁側e’でr = 0.78(MAE 1.2 cm/s)、E/e’ 比でr = 0.75(MAE 2.2)であった。
台湾のコホート:自動測定と手作業の測定との相関は、左室収縮終末期容積(LVESV)のr = 0.62(MAE 9.2 mL)から側壁側e’のr = 0.88(MAE 1.6 cm/s)であった。自動測定と手動測定との相関は、LVEF でr = 0.75(MAE 10.2%)、側壁側e’でr = 0.87(MAE 1.6 cm/s)、E/e’比ではr = 0.79(MAE 1.8)であった。
図2. 臨床的測定結果が(A)LVEF 40%未満、(B)側壁側e’ 10 cm/s未満及び(C)E/e’比13以上の患者を特定するためのAUC
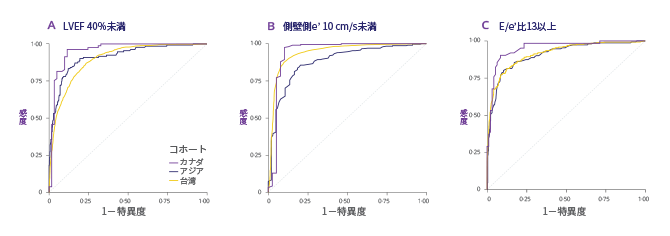
アジアのコホート:収縮機能不全(LVEF 40%未満)を有する被検者を判定するための受信者動作特性曲線下面積(AUC)は0.96(95%信頼区間[CI]0.92~0.99)であり、側壁側e'速度10 cm/s未満に関しては0.95(0.88~0.99)、E/e’比 13以上に関しては0.96(0.92~0.99)であった。
カナダのコホート:自動測定に基づくと、LVEF 40%未満の被検者を特定するためのAUC は0.91(0.88~0.94)であり、側壁側e'速度10 cm/s未満に関しては0.88(0.84~0.92)、E/ e’比 13以上に関しては0.91(0.88~0.94)であった。
台湾のコホート:LVEF 40%未満の被検者を特定するためのAUCは0.90(0.89~0.90)であり、側壁側e'速度10 cm/s未満に関しては0.94(0.93~0.95)、E/e’比 13以上に関しては0.91(0.89~0.93)であった。

結論
ディープラーニングアルゴリズムを用いることにより、専門の超音波検査技師と同じ精度で自動的に2D動画とドップラー画像にアノテーション情報を付与することができる。自動化されたアノテーションワークフローを用いることにより、世界中の心不全の診断及び管理において、アクセスを迅速化し、質を改善し、費用を削減できると考えられる。
出典:
Tromp J, Seekings PJ, Hung CL, et al. Automated interpretation of systolic and diastolic function on the echocardiogram: A multicohort study. Lancet Digit Health. 2022;4(1):e46–e54.

研究の紹介
血漿動脈硬化指数は冠動脈slow flowの独立した予測因子である
- 冠動脈slow flow(CSF)は、正常又は正常に近い冠動脈の存在下で施行される冠動脈造影中に認められる放射線不透過性造影剤の遠位血管構造への流入の遅延を特徴とする微小血管障害である。
- CSFの病態生理は十分に解明されていないが、新たなエビデンスから、CSFの病因に不顕性のびまん性アテローム性動脈硬化が関与することが示されている。

目的
本試験の目的は、動脈硬化指数とCSFとの間の関連について検討することであった。

方法
試験に登録した患者:
- CSF患者130例
- 冠血流が正常な(NCF)対照者130例
従来の脂質パラメータを使用して、以下の指数を算出した。
- 動脈硬化指数(血漿動脈硬化指数[AIP])
- Castelliリスク指数I及びII(CRI-I及びII)

結果
- 対照群と比較して、CSF患者は動脈硬化指数が高く、HDL-C値が低かった。
- 血漿動脈硬化指数(AIP)などの動脈硬化指数、Castelliリスク指数II(CRI-II)、現在の喫煙、男性が、CSFの独立したリスク因子であることが示された(図1)。
- CSF群では、対照群と比較して白血球数、好中球/リンパ球比、血小板/リンパ球比、好中球数、血小板数、低比重リポ蛋白コレステロール、トリグリセリド、 非高比重リポ蛋白コレステロール、血漿動脈硬化指数(AIP)、 動脈硬化係数(非高比重コレステロール/高比重コレステロール)、CRI-I及びII値が大幅に増加又は上昇していた。
図1. CSFの予測因子を特定するためのロジスティック回帰分析
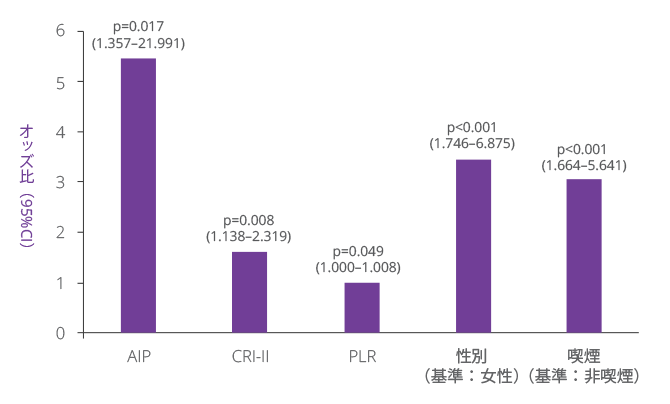
AIP:血漿動脈硬化指数、CI:信頼区間、CSF:冠動脈slow flow、CRI-II:Castelliリスク指標II、PLR:血小板/リンパ球比。p値0.05未満を有意とみなした。

結論
AIP及びCRI-II値はCSFの独立した予測因子であった。大規模の患者コホートを対象とする前向き試験により、CSFの病態生理におけるアテローム性脂質異常症の役割が明らかになる可能性がある。
出典:
Afsin A, Kaya H, Suner A, et al. Plasma atherogenic indices are independent predictors of slow coronary flow. BMC Cardiovasc Disord. 2021;21:608.

ガイドラインの更新
ACC/AHA/SCAI 冠状動脈血行再建術ガイドライン(2021年版):概要
米国心臓病学会(ACC)、米国心臓協会(AHA)、米国心臓血管造影&インターベンション学会(SCAI)の冠状動脈血行再建術ガイドラインの概要には、臨床医に対する推奨としてTOP 10 TAKE-HOME MESSAGESが含まれている。本ガイドラインでは、冠状動脈血行再建術を受ける重篤な冠動脈疾患を有する患者の治療において、患者中心のアプローチを記載し、臨床医に対する指針を示した。

COR:勧告のクラス;1:利益 > > > リスク、2a:利益 > > リスク、2b:利益 > リスク、3:利益 = リスク、3:リスク > 利益
LOE:エビデンスレベル、B-R:無作為化、B-NR:非無作為化、C-LD:限定的なデータ、C-EO:専門家の見解
ACS:急性冠症候群、CABG:冠動脈バイパス術、CAD:冠動脈疾患、DAPT:抗血小板薬2剤併用療法、LAD:左冠動脈前下行枝、LIMA:左内胸動脈、
PCI:経皮的冠動脈インターベーション、SIHD:安定虚血性心疾患、
STEMI:ST上昇型心筋梗塞、SYNTAX:Synergy between percutaneous coronary intervention with TAXUS and Cardiac Surgery
出典:
Lawton JS, Tamis-Holland JE, Bangalore S, et al. 2021 ACC/AHA/SCAI Guideline for coronary artery revascularization: executive summary: A Report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2021;CIR0000000000001039.


