キサラタン発売25周年 | キサラタン25周年記念座談会
キサラタン25周年記念座談会

日本における緑内障治療と
プロスタノイドの位置づけ
日 時
2024年2月19日(月)19:00~
オンライン開催

座長
東京大学医学部
眼科学教室 教授
相原 一 先生

四谷しらと眼科
院長
白土 城照 先生

たじみ岩瀬眼科
院長
岩瀬 愛子 先生

東京大学医学部
眼科学教室 准教授
本庄 恵 先生
「禁忌を含む注意事項等情報」等は、電子添文をご参照ください。
Opening Remarks

Session 1:緑内障治療の変遷
相原先生 :
キサラタン発売25周年にあたり、まずは、これまでの緑内障治療の変遷について振り返ってみたいと思います(図1)。
白土先生、よろしくお願いいたします。
白土先生 :
キサラタンが出た時の最も大きな印象は、それまでの標準薬であったチモロールに勝る薬がやっと手に入ったという感激はありましたが、新しい薬剤が出たという驚きはありませんでした。それ以前から日本ではイソプロピル ウノプロストンが出ていたので、ぶどう膜強膜路ということに対する知識がかなりありましたから、それのより強い薬がついに出たなという感じでした。驚きとしては、エピネフリンとピロカルピン塩酸塩しかない時代にチモロールが出た時の方が大きかったです。その頃は私の薬理の知識が乏しかったので、エピネフリンというαβ刺激薬で眼圧下降と覚えていたのに、なぜ今度は遮断薬で眼圧が下がるのかと混乱したのを覚えています。
チモロールは、1977年にZimmermanらが緑内障患者に対する使用経験を報告1,2)して、その後すぐ半年ぐらいで米国食品医薬品局(FDA)に承認されました。そしてそれが1978年の京都で開催された国際眼科学会で発表された時には、その眼圧下降効果もさることながら、申請後わずか半年で承認されたくらいに画期的な薬だということでみんなが驚いたわけです。そういう衝撃がチモロールにはありました。
そのあと、日本では1994年にイソプロピル ウノプロストンが発売されたわけですが、その作用機序とされたぶどう膜強膜路からの房水流出促進については1960年代にAnders Billが研究3)しています。そして、1980年頃にCamrasとBitoらがプロスタグランジンF2αの眼圧下降効果を報告4)し、すでにそのころから新薬として注目されていました。そこにイソプロピル ウノプロストンが出てきたわけですが、チモロールの時とは違って我々にはその薬理作用についてはある程度馴染みがありました。そして1996年にラタノプロスト(キサラタン)が米国で承認され、1999年に日本で承認されるまでの3年の間にウノプロストンに勝る薬であるということはよく知られていました。ということでキサラタンが出た時にはチモロールのようにとんでもない薬が出たっていう認識よりもやっと出てくれたかという感じでした。
相原先生 :
白土先生、ありがとうございます。
私も産科領域で陣痛誘発・促進剤として使われる重要な物質、プロスタグランジンF2αが、低用量の局所投与によって眼圧下降作用を示した4)ことに驚きました。そして、オータコイド(局所ホルモン)の一つで、全身で多種多様な作用を持っているプロスタノイドであるキサラタンが1日1回の点眼で眼圧下降効果を示す5,6)ことも印象に残りました。
白土先生 :
私はキサラタンが日本にも出るということが分かった段階で手術を減らしました。患者さんには「この薬が出るから待ちましょう」と言って、2、3割手術が減ったと思います。
相原先生 :
白土先生、ありがとうございます。
岩瀬先生はいかがでしょうか。
岩瀬先生 :
当初、チモロールマレイン酸塩は眼圧下降が期待できる薬剤である一方、全身的に吸収される可能性があり、β遮断薬の全身投与時と同様の副作用が発現する可能性があることに留意しなければならないとされていました。そのため、当時私がいた岐阜大学の眼科外来ではチモロール使用にあたっては多種多様な副作用チェックの検査をするよう指導された記憶があります。多治見市民病院に勤めるようになってはじめて経験した臨床試験がイソプロピル ウノプロストンで、その次にキサラタンの臨床試験を経験しました。これらプロスタノイドを投与する際には多種多様な検査を必要とした記憶はあまりないかと思います。
相原先生 :
岩瀬先生、ありがとうございます。
ここまで、副交感神経作動薬からスタートした緑内障治療の変遷を改めて振り返りました。現在、眼圧下降薬として位置づけられているプロスタノイドは、作用機序だけでなく、有効性、安全性の面からも、それまでの緑内障治療に対する認識を大きく変える薬剤だといえるかもしれません。次のセッションでは多治見スタディを中心に、日本で実施された緑内障のコホート研究について議論していきたいと思います。
緑内障治療の変遷
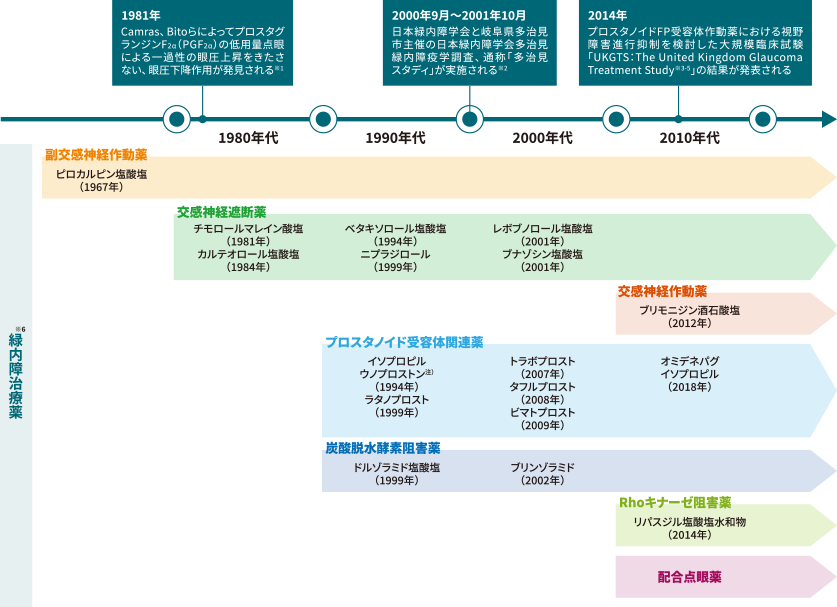
注)作用機序としてイオンチャネル(BKチャネル)を活性化することが明らかとなり、2012年8月、薬効分類が「イオンチャネル開口薬」に変更となっている。
※1 Camras, CB. et al.:Curr Eye Res 1(4):205, 1981
※2 鈴木康之ほか:日眼会誌 112(12):1039, 2008
※3 Garway-Heath, DF. et al.:Lancet 385(9975):1295, 2015
※4 Garway-Heath, DF. et al.:Ophthalmology 120(1):68, 2013
※5 Lascaratos, G. et al.:Ophthalmology 120(12):2540, 2013
※6 各薬剤の電子添文より作成(2024年8月現在)
Session 2:日本で実施された緑内障のコホート研究
相原先生 :
キサラタンの発売によってプロスタノイドが眼圧下降薬として臨床現場に浸透した1999年は、日本における緑内障の治療と診断を考えるにあたって重要な年であったといえます。このセッションでは、日本の緑内障に関するキーストーンとなる重要な疫学調査、多治見スタディに実際に携わってこられた岩瀬先生に、研究開始に至る経緯と研究の内容についてお話を伺いたいと思います。岩瀬先生、よろしくお願いいたします。
岩瀬先生 :
国際的な疫学調査が次々と報告される中、緑内障が中途失明原因の上位疾患であるにもかかわらず、国内での患者数などの実態についてはあまり知られていませんでした。身体障害者手帳の発行時の申請内容、病院統計など種々の臨床的な統計やさまざまな調査による緑内障患者数の報告はあるものの、緑内障の有病率については国際的なデータに頼るといった状態で、疫学的にしっかりした国内のデータが望まれていました。日本における緑内障患者の実態を疫学的なデザインに基づいた方法で調査し、評価するために行われたのが日本緑内障学会多治見緑内障疫学調査、通称「多治見スタディ」7,8)です。この研究では緑内障の有病率の算出だけでなく、危険因子や未発見緑内障患者の割合とその背景、緑内障のスクリーニング法、失明原因統計など多くの知見をもたらしました。
多治見スタディは、キサラタンの上市と同じ時期、2000年9月から2001年10月までに日本緑内障学会と岐阜県多治見市の事業として、財団法人日本失明予防協会、財団法人日本眼科学会、社団法人日本眼科医会、多治見市医師会などの後援により計画されました。
計画に際しては、疫学的に信頼できる方法を選択することを最大の目標としました。具体的には、対象人口に対する無作為抽出による被検者サンプリングと選択された被検者の参加率を可能な限り上げることでした。そこで、岐阜県多治見市に在住する40歳以上の住民54,165人から「疫学調査対象者」として完全無作為抽出法で選出した4,000人を対象としました。緑内障の診断には細隙灯顕微鏡検査、眼底検査(一次検査では無散瞳眼底写真と画像診断を使用)、アプラネーションによる眼圧測定、視野検査(一次検査ではFDT、精密検査ではハンフリー視野計)、隅角検査などを行いました。一次検診において緑内障の疑い、あるいは眼疾患の疑い、判定不能例を選別し、二次検査で診断確定としました。サンプリングされた4,000人の被検者の参加率は、当初は25%程度に留まっていましたが、最終的に3,021人の参加が得られ、78.1%*1の参加率を達成できました。
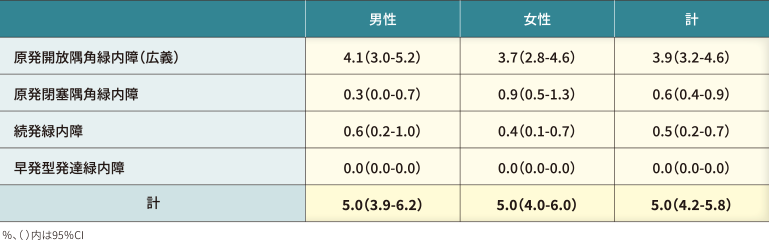
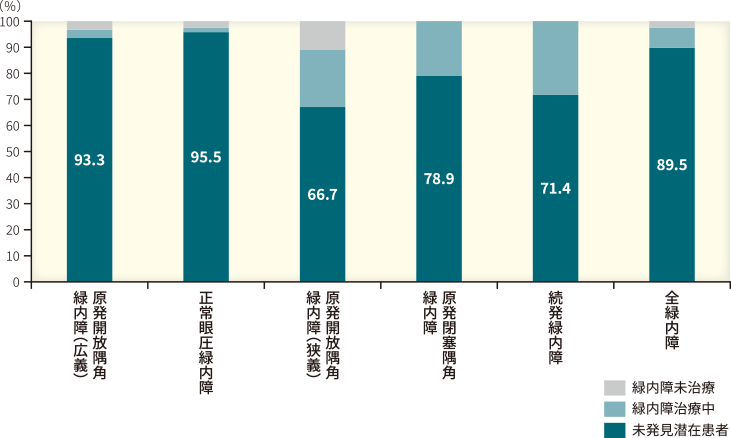
多治見市における人口構成に標準化した全緑内障の有病率は5.0%でした。緑内障確定症例における病型別の有病率は、原発開放隅角緑内障(広義)が3.9%、次いで原発閉塞隅角緑内障および続発緑内障がそれぞれ0.6%および0.5%でした(表1)。
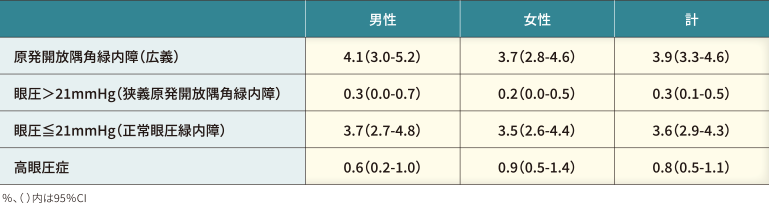
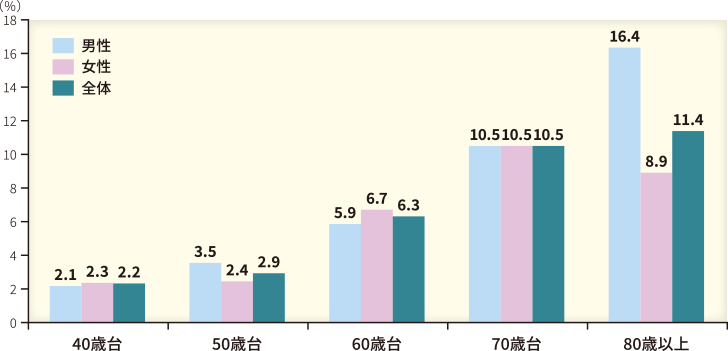
なお、高眼圧症有病率は0.8%でした(表2)。また、全緑内障の年代別有病率は、40歳台から80歳以上まで年齢とともに上昇しました(図2)。さらに緑内障病型別潜在患者の割合は、緑内障全体で89.5%、病型別では原発開放隅角緑内障(広義)93.3%、原発閉塞隅角緑内障78.9%、正常眼圧緑内障(NTG)95.5%でした(図3)。
*1 疫学調査対象者4,000人のうち、検診期間内死亡・転出者130人を除く3,870人を母数として算出した。
日本緑内障学会多治見緑内障疫学調査:「多治見スタディ」
目的:
日本における緑内障患者の実態を疫学的なデザインに基づいた方法で調査する。
調査期間:
2000年9月~2001年10月
対象:
岐阜県多治見市に在住する40歳以上の住民54,165人から「疫学調査対象者」として完全無作為抽出法で4,000人を選出した。
方法:
一次検診において緑内障の疑い、あるいは眼疾患の疑い、判定不能例を選別し、二次検査によって診断を確定した。
鈴木康之ほか:日眼会誌 112(12):1039, 2008
日本緑内障学会ホームページ:緑内障疫学調査:「日本緑内障学会多治見緑内障疫学調査(通称:多治見スタディ)」報告
https://www.ryokunaisho.jp/general/ekigaku/tajimi.php(2024年8月アクセス)
岩瀬先生 :
もう一つの代表的な緑内障の疫学調査として、日本緑内障学会久米島疫学調査、通称「久米島スタディ」9)があります。沖縄県久米島町における緑内障の有病率を明らかにするとともに、調査結果を多治見スタディと比較し、有病率・病型分類について検討することが目的でした。このスタディでも、多治見スタディと同様に診断されていない緑内障患者の割合が高く、また、年齢が上がるとともに有病率が上がる傾向がみられました。
こうした調査の結果や、緑内障が視覚障害の原因の1位である10)という現状を踏まえると、緑内障治療が必要な対象患者をより早期に正確に診断し、適切な治療を行うことの必要性、重要性が示されたともいえるのではないでしょうか。
相原先生 :
岩瀬先生、ありがとうございます。
では、皆さんがこの研究結果をどのように受け止めたのかをお伺いしたいと思います。
まずは本庄先生、いかがでしょうか。
本庄先生 :
多治見スタディの結果が広く知れ渡るようになり、緑内障治療も変わってきたと思います。多治見スタディの結果が報告されて以降、緑内障治療薬の開発が進んだり治療法が発展したりするとともに、大学病院に紹介される外来患者さんにも眼圧の低い方が増えてきた印象があります。
相原先生 :
本庄先生、ありがとうございます。
NTGが多いとされる中で、そのような患者に対する眼圧下降11)が期待される薬の一つであるキサラタンがどの程度有効なのかについて、皆さんも興味があったのではないでしょうか。白土先生は、さまざまな病型に対してキサラタンを処方されたりしましたか。
白土先生 :
やはりプロスタグランジン関連薬ということで続発緑内障への使用はすごく気になっていましたが、多治見スタディの頃にはもう病型を問わず第一選択薬になっていましたので、病型別に特に気をつけることはあまりありませんでした。多治見スタディでNTGが多いということが分かったことはとてもショックで、もしキサラタンがなかったらという話を他の先生とした覚えがあります。「この薬がなかったら、我々はNTGをどう治療してたんだろうね」と話をしました。そういう意味でキサラタンという薬があったことが、この疫学調査の結果に驚きはあっても、治療できるという安心感を与えてくれたと思います。
相原先生 :
私も、確かにそれまでの薬剤でNTGに対する効果があるといった印象があまりありませんでした。
白土先生 :
全然効かなかったですね。
また、かなり昔の私のカルテを見るとコンサルテーションした時の教授の言葉として「この病気はすごく珍しい」と書かれています。NTGはそれくらい珍しいと思われていて、大学病院には患者さんが来てなかったのです。なぜかというと、その頃は緑内障が眼圧で診断されていたからで、眼圧が正常な人は緑内障として紹介されてこなかったのです。多治見スタディ前からNTGが多そうだということは少しずつ分かってきていたのですが、その結果は予想より多く「え、実際はこんなに多かったの」というのが実感です。その後あっという間にNTG患者さんが多く来るようになりました。そういう意味でも、「この時、この薬がなかったら」という気持ちが大きいです。
相原先生 :
NTG患者が急激に増えたということはないと考えられますので、その頃は、やはり診断のレベルがあまり高くなかったことが原因なのでしょうか。
白土先生 :
あの頃は乳頭陥凹ばかりを気にしていたので直像鏡で視神経乳頭だけを見ていました。nerve fiber layer defectを気にするようになったのはもっと後ですし、眼圧が高いというのが緑内障診断の第一の基準だったので、見逃されていたのです。
そうすると眼圧が高くなければ、近視眼底とか網脈絡膜委縮とか、視神経委縮と思われていたのです。
相原先生 :
なるほど、分かりました。ありがとうございます。
多治見スタディは、有病率を含めた緑内障の国内における実態を明らかにしただけでなく、潜在的緑内障患者が多いこと、NTGを日本のみならず国際的にも認知される疾患とした点で非常に意義のある研究でした。われわれは、潜在患者をひとりでも多く見つけ出し、失明のリスクから患者さんを守らなければなりません。
そこで、次のセッションでは緑内障治療薬の一つであるキサラタンに関する代表的なエビデンスについて議論していきたいと思います。
Session 3:キサラタンのエビデンス
相原先生 :
キサラタンが発売され、広く使用されるようになってから、キサラタンに関連する新しいエビデンスも出てきました。まず、キサラタンが承認に至った根拠となる臨床試験を振り返ってみましょう。
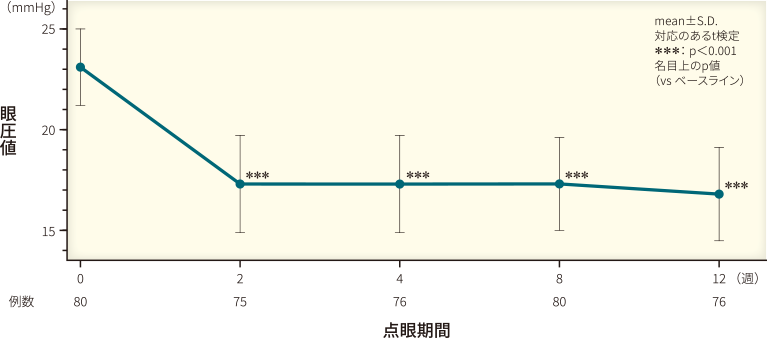
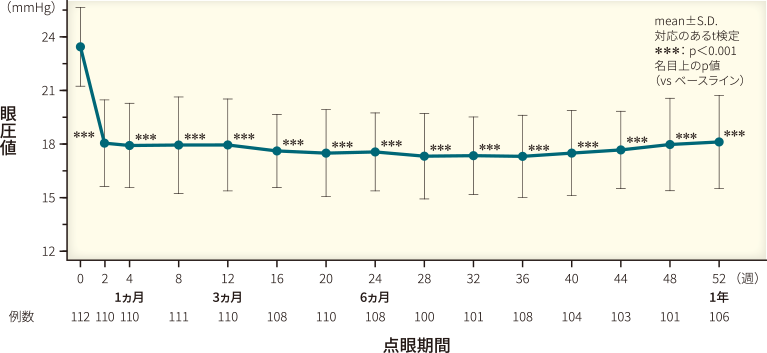
キサラタンの第Ⅲ相臨床試験5)、キサラタン長期点眼における有効性および安全性を検討したオープン試験6)の結果をそれぞれ図4、5に示しています。
第Ⅲ相臨床試験において、キサラタン投与2週後より、有意な眼圧下降効果が示されています(p<0.001、名目上のp値、対応のあるt検定)(図4)。
さらに、長期点眼試験では、その眼圧下降効果は投与52週後まで持続していたことが示されています(p<0.001、名目上のp値、対応のあるt検定)(図5)。
(安全性については、図4、5、電子添文の副作用および臨床成績の安全性の結果をご参照ください。)
キサラタンの第Ⅲ相臨床試験
安全性
副作用は、キサラタン群で87例中22例(25.3%)33件に認められた。主な副作用は、結膜充血13例(14.9%)、眼局所刺激症状10例(11.5%)などであった。
4例が結膜充血のために投与中止に至ったが、本試験において重篤な副作用および死亡例はみられなかった。
目的:
チモロールを対照とした二重盲検比較試験におけるキサラタンの臨床的有用性および安全性の検討
対象:
原発開放隅角緑内障または高眼圧症患者178例
方法:
二重盲検、無作為化、第Ⅲ相試験。
キサラタン群(ラタノプロスト0.005%を1日1回朝およびプラセボを1日1回夕に点眼)またはチモロール群(チモロール0.5%注)を1日2回朝・夕に点眼)に無作為に割り付け、12週間点眼した。眼圧を経時的に測定し、眼圧下降効果を検討した。
評価項目:
投与2、4、8、12週後における眼圧値、眼圧下降値、眼圧下降率、全般改善度、概括安全度、副作用など
解析方法:
評価項目の特性に応じて、分散分析、t検定、χ2検定またはWilcoxonの2標本検定などを用いて解析した。なお、有意水準はp<0.05(両側)とした。
注)
本試験には国内の承認内容と異なる臨床成績が含まれるため一部改変した。
チモロールの国内で承認された用法・用量は「通常、0.25%製剤を1回1滴、1日2回点眼する。なお、十分な効果が得られない場合は0.5%製剤を用いて1回1滴、1日2回点眼する。」
(承認時評価資料)三嶋 弘ほか:眼科臨床医報 90(5):607, 1996
利益相反:本試験はファイザー(現ヴィアトリス)のスポンサーシップのもと実施された
キサラタンの長期点眼試験
安全性
52週(1年間)の点眼中に副作用は、119例中49例(41.2%)64件に認められた。主な副作用は、結膜充血27件、虹彩色素沈着10件、眼そう痒感8件、しみるなどの眼刺激症状6件などであった。
副作用の程度は軽度57件、中等度6件、重度1件であった。
投与中止に至った副作用は重度の後頭部痛1例、中等度の結膜充血1例であった。
安全性については、電子添文の副作用および臨床成績の安全性の結果をご参照ください。
目的:
キサラタン52週間点眼時における有効性(眼圧に対する作用)、安全性および有用性の検討
対象:
原発開放隅角緑内障または高眼圧症患者124例
方法:
オープン試験。キサラタン0.005%1日1回1滴を両眼に52週間点眼した。眼圧を経時的に測定し、眼圧下降効果を検討した。
評価項目:
投与52週後までの眼圧値、眼圧下降値、眼圧下降率、全般改善度、概括安全度、副作用など
解析方法:
評価項目の特性に応じて、Wilcoxon検定、t検定、分散分析などを用いて解析した。なお、有意水準はp<0.05(両側)とした。
(承認時評価資料)社内資料 :長期点眼試験
(承認時評価資料)三嶋 弘ほか:眼科臨床医報 90(5):616, 1996
利益相反:本試験はファイザー(現ヴィアトリス)のスポンサーシップのもと実施された
相原先生 :
続いて、United Kingdom Glaucoma Treatment Study(UKGTS)の結果も振り返っておきましょう。
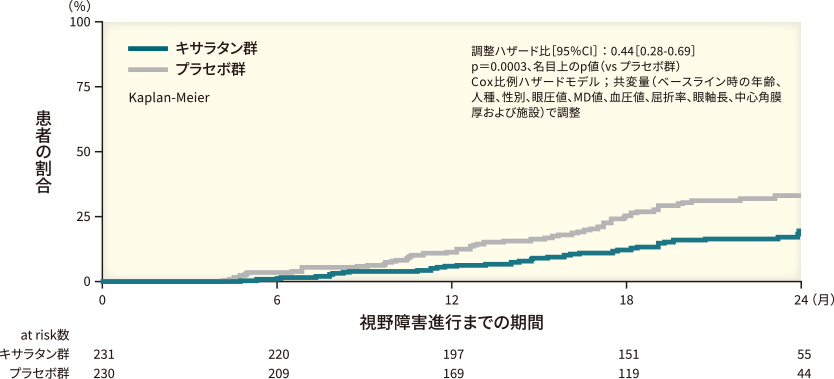
2年間の観察期間におけるプロスタノイドFP受容体作動薬の視野障害進行までの期間延長について検討した無作為化三重盲検*1試験12-14)であるUKGTSの結果を図6~8に示しています。
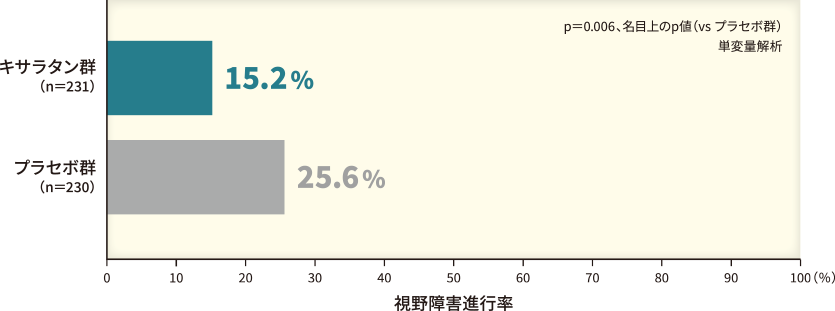
キサラタン群では、プラセボ群に比べて緑内障の視野障害進行までの期間が有意に延長することが示されています(HR 0.44[95%信頼区間:0.28~0.69]、p=0.0003、名目上のp値、Cox比例ハザードモデル*2)(図6)。
さらに、投与24ヵ月後に視野障害が進行した患者の割合はプラセボ群25.6%、キサラタン群15.2%であり、プラセボ群と比べて有意に低値であることが示されています(p=0.006、名目上のp値、単変量解析)(図7)。
(安全性については、図8、電子添文の副作用および臨床成績の安全性の結果をご参照ください。)
*1 主要評価項目の判定者も盲検下にて評価した。
*2 共変量(ベースライン時の年齢、人種、性別、眼圧値、MD値、血圧値、屈折率、眼軸長、中心角膜厚および施設)で調整した。
United Kingdom Glaucoma Treatment Study(UKGTS)
※1 眼乾燥、眼瞼炎など ※2 感染性、アレルギー性結膜炎など ※3 鼻涙管閉塞、眼瞼乳頭腫など ※4 白内障、加齢黄斑変性、糖尿病黄斑症など
※5 呼吸器感染症、傷害、関節炎、癌の疑いなど ※6 手術などによる入院
安全性
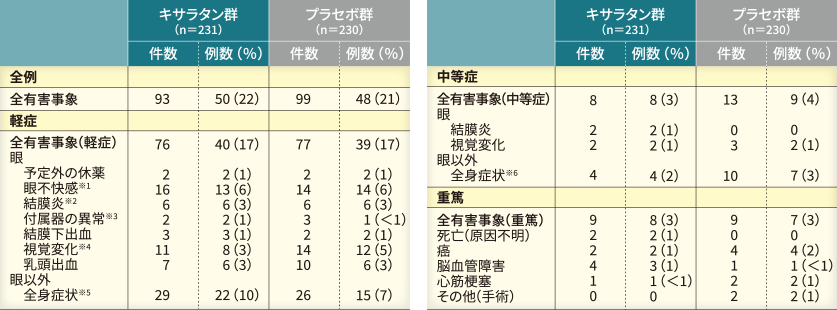
副作用は、キサラタン群で10件、プラセボ群で4件であった。
重症度別の副作用発現件数は、軽症13件、中等症1件であり、本試験では、重篤な副作用は認められなかった。
また、副作用による中止例は、キサラタン群で4例、プラセボ群で3例であり、その原因は局所アレルギー2例、点眼不耐性3例、下痢1例、喘息1例であった。
安全性については、電子添文の副作用および臨床成績の安全性の結果をご参照ください。
目的:
2年間の観察期間におけるプラセボに対するプロスタノイドFP受容体作動薬による薬物治療の視野障害進行抑制に関する検討
対象:
新たに診断された未治療の開放隅角緑内障患者516例
方法:
無作為化、三重盲検(主要評価項目判定者も盲検下にて評価)、並行群間、プラセボ対照比較試験。
キサラタン点眼液0.005%群またはプラセボ群(いずれも1日1回夕に点眼)に1:1で無作為に割り付けた。観察期間は24ヵ月間とした。
評価項目:
【主要評価項目】
視野障害進行までの期間、投与24ヵ月後における視野障害が進行した患者の割合
【副次評価項目】
ベースラインから投与4ヵ月時点および投与24ヵ月時点(または脱落した時点)の眼圧変化、視野障害進行率(速度)、網膜神経線維層および視神経乳頭の画像評価
【安全性】
有害事象、副作用
解析方法:
中止時までのすべての評価可能なデータにより、治療群に無作為割り付けされたすべての患者の解析を行った。ベースライン後の評価可能なデータがない場合、解析から除外した(眼科手術を施行した患者では、手術前の最終来院日のデータまでで打ち切り、追跡不能例とした)。
主要評価項目の解析として、投与24ヵ月後までの視野障害進行について投与群間のハザード比(プラセボ群に対する視野障害進行の相対リスク)とその95%CIを共変量(ベースライン時の年齢、人種、性別、眼圧値、MD値、血圧値、屈折率、眼軸長、中心角膜厚および施設)で調整したCox比例ハザードモデルによって算出した。また、カテゴリーで分類される評価では、pearson’s χ2またはFisher’s exact testを用いた。なお、有意水準は5%(両側)とした。
リミテーション:
本研究では、①追跡調査不能(または不完全)な症例が比較的多く、結果の一般性が低下する可能性がある、②登録者の獲得を集団ベースではなく、プライマリケアからの紹介に基づいて行った、③主な登録者が白人(約90%)であったため、視力低下への感受性が高い他人種への結果の一般性が低下する可能性がある、④進行した開放隅角緑内障患者を除外したため、結果には軽度から中等度の緑内障患者のみのデータが適用された。
Garway-Heath, DF. et al.:Lancet 385(9975):1295, 2015
Garway-Heath, DF. et al.:Ophthalmology 120(1):68, 2013
Lascaratos, G. et al.:Ophthalmology 120(12):2540, 2013
利益相反:本試験はファイザー(現 ヴィアトリス)、UK National Institute for Health Research Biomedical Research Centreより資金提供を受けた
相原先生 :
ここまでが、UKGTSの結果です。
白土先生、UKGTSの結果をどうお考えですか。
白土先生 :
当然の結果だなという感じです。もともと1990年代の初めに、EBM(Evidence-based Medicine)という概念が出てくる中で、欧米を中心に眼圧下降が本当に役に立っているかということが議論になって、それからスタディがいろいろ始まるわけです。Advanced Glaucoma Intervention Study(AGIS)15)、Collaborative Normal Tension Glaucoma Study(CNTGS)16)などがそうです。CNTGSではNTGでもトラベクレクトミーのほうが白内障の合併症は多いものの、眼圧が下がったほうが進行が止まるという結果で、その後も眼圧下降の有効性を示す論文がたくさん出てきました。そのような中でキサラタンには強力な眼圧下降効果があることが分かっていたわけですから、当然結果が出るものだと思っていて「あーやっぱり出たね」という感じでしかありませんでした。
相原先生 :
この結果を得られた理由の一つとしては、長期にわたってキサラタンの評価ができたというところが大きいのではないでしょうか。
白土先生 :
1日1回点眼ということでコンプライアンスが良かったんだと思います。
相原先生 :
そうだと思います。キサラタンならではという結果だと考えられます。
白土先生 :
他の薬剤ではなかなかできなかったと思います。
相原先生 :
白土先生、ありがとうございます。
本庄先生、この結果についてどのようにお考えですか。
本庄先生 :
UKGTSは、キサラタンの視野障害進行までの期間延長を示した臨床試験である一方、治療開始後2年の時点で15.2%に視野障害進行が認められており、キサラタン単剤では十分な眼圧下降が得られない症例も存在することを意味すると考えられます。そこで、配合点眼薬などによる複数の薬物の併用について検討する必要があると思いますのでご紹介します。
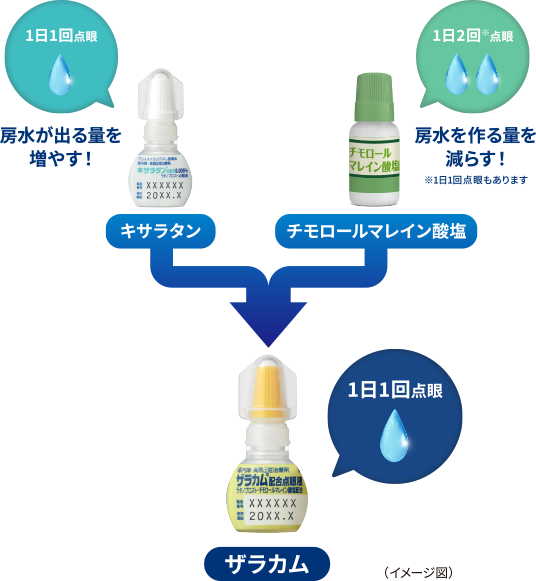
原発開放隅角緑内障患者または高眼圧症患者において、キサラタンに他の眼圧下降薬を併用などした際の眼圧下降効果を評価した無作為化臨床試験のシステマティックレビュー*3により、ラタノプロストとチモロールマレイン酸塩の併用によって眼圧下降効果[1日1回点眼時の平均眼圧下降値:ピーク値で4.4mmHg(95%信頼区間: 3.4~5.4)、トラフ値で3.3mmHg (95%信頼区間: 2.1~4.5)]を得られることが報告されました17)。薬理作用の異なるプロスタノイドFP受容体作動薬とβ遮断薬の併用は適切な組み合わせと考えられ、アドヒアランス向上のためより少ない点眼回数で眼圧下降効果を得るために開発されたのがラタノプロスト(キサラタン)とチモロールマレイン酸塩の配合点眼薬「ザラカム®配合点眼液」です(図9)。
*3 PubMed、Embase、the Cochrane Controlled Trials Registerにより、薬剤検索キーワードを「latanoprost」および「Xalatan」、疾患検索キーワードを「glaucoma and ocular hypertension」として、キサラタン0.005%を2週間以上、単独投与後に、プロスタノイド受容体関連薬以外の眼圧下降薬1剤を1ヵ月以上追加投与した無作為化臨床試験の文献を検索した。検索により特定された74件の無作為化臨床試験の文献のうち、65件が除外され、適格性が評価された9件の文献について解析を行った。文献の除外理由は、導入期間なし20件、キサラタン0.005%以外の薬剤による導入期間あり29件、試験対象の15%以上が原発開放隅角緑内障または高眼圧症患者以外1件、短期的な結果のみの報告7件、緑内障治療薬の追加投与なし3件、プロスタノイド受容体関連薬の追加投与あり4件、元データなし1件であった。
配合点眼薬
2. 禁忌(次の患者には投与しないこと)
2.1 本剤の成分に対して過敏症の既往歴のある患者
2.2 気管支喘息又はその既往歴のある患者、気管支痙攣又は重篤な慢性閉塞性肺疾患のある患者[喘息発作の誘発・増悪がみられるおそれがある。][11.1.3参照]
2.3 コントロール不十分な心不全、洞性徐脈、房室ブロック(Ⅱ、Ⅲ度)又は心原性ショックのある患者[これらの症状を増悪させるおそれがある。][11.1.4参照]

ザラカム配合点眼液
4. 効能又は効果
緑内障、高眼圧症
5. 効能又は効果に関連する注意
原則として、単剤での治療を優先すること。
6. 用法及び用量
1回1滴、1日1回点眼する。
7. 用法及び用量に関連する注意
頻回投与により眼圧下降作用が減弱する可能性があるので、1日1回を超えて投与しないこと。
本庄先生 :
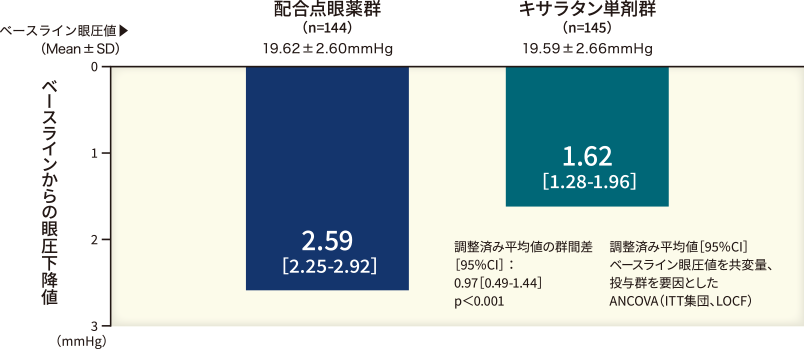
なお、この配合点眼薬の無作為化二重盲検第Ⅲ相試験18)の結果を図10に示しています。
(安全性については、図10、電子添文の副作用および臨床成績の安全性の結果をご参照ください。)
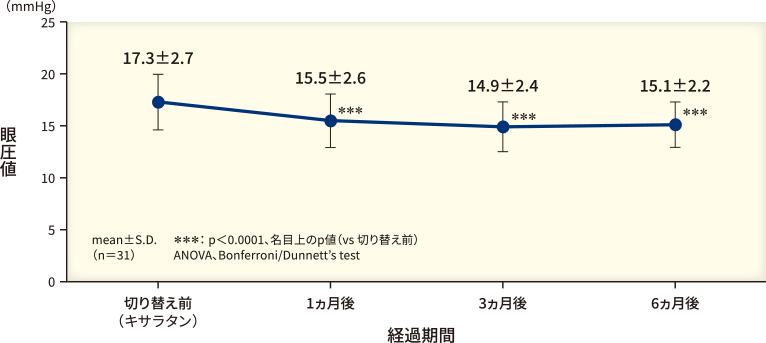
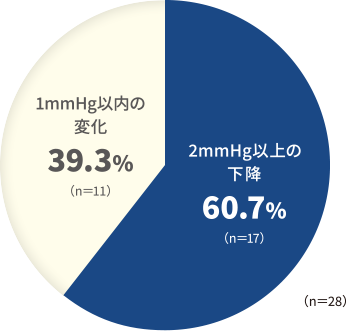
さらに、配合点眼薬の有効性について検討した井上眼科病院における研究結果19)を図11、12に示しています。
配合点眼薬への切り替え前と比較して、切り替え1、3、6ヵ月後に有意な眼圧値の下降が認められています(いずれもp<0.0001、名目上のp値、ANOVA、Bonferroni/Dunnett’s test)。
(安全性については、図12、電子添文の副作用および臨床成績の安全性の結果をご参照ください。)
単剤から配合点眼薬への切り替え後の眼圧下降効果
【主要評価項目】投与8週後のベースラインからの眼圧下降値(検証的解析結果)
安全性
眼局所および全身性の副作用は、配合点眼薬群で144例中31例(21.5%)および1例(0.7%)、キサラタン単剤群で145例中11例(7.6%)および2例(1.4%)に認められた。主な副作用は、配合点眼薬群で眼刺激24例(16.7%)、角膜炎3例(2.1%)、結膜充血および点状角膜炎各2例(1.4%)、キサラタン単剤群で結膜充血3例(2.1%)、睫毛の成長および点状角膜炎各2例(1.4%)であった。
投与中止に至った副作用は、配合点眼薬群で結膜炎、眼刺激および角膜炎各1例(0.7%)、キサラタン単剤群で強膜炎1例(0.7%)であった。なお、本試験において重篤な副作用および死亡例は認められなかった。
安全性については、電子添文の副作用および臨床成績の安全性の結果をご参照ください。
目的:
原発開放隅角緑内障(POAG)患者および高眼圧症(OH)患者におけるラタノプロスト・チモロールマレイン酸塩配合点眼薬(ザラカム)の有効性の検証および安全性検討、ならびにキサラタン単剤との比較
対象:
4週間以上のキサラタン単剤またはラタノプロスト(キサラタン)を含む2剤併用投与にもかかわらず、眼圧18mmHg以上、35mmHg未満のPOAGまたはOH患者289例(POAG195例、OH94例)
方法:
無作為化、二重盲検、並行群間、第Ⅲ相試験。キサラタン0.005%を4週間投与後(導入期間)、配合点眼薬群またはキサラタン単剤群に1:1に無作為割り付けし、1日1回夜に8週間投与した(二重盲検期間)。
評価項目:
有効性主要評価項目:
投与8週後のベースラインからの眼圧下降値(検証的解析項目)
安全性評価項目:
有害事象、バイタルサイン、臨床検査および外眼部・中間透光体の細隙灯顕微鏡検査
解析方法:
キサラタンに対する配合点眼薬の眼圧下降効果の優越性を検証する。なお、投与8週後のベースラインからの眼圧下降値の群間差 については、各群の調整済み平均値に関して、ベースライン眼圧値を共変量、投与群を要因としたANCOVAにより有意水準0.05(両側)で検定を行った。また、投与8週後のデータが欠測の場合は、LOCFにより投与4週後のデータで補完した。
北澤克明 ほか:臨床眼科 63(5):807, 2009
利益相反:本試験はファイザー(現ヴィアトリス)のスポンサーシップのもと実施された。
安全性
有害事象は、31例中2例(6.5%)に発現し、そう痒および徐脈各1例が認められた。投与中止により症状は直ちに消失した。また、途中(5ヵ月後)来院せず、1例が投与中止に至った。
重篤な有害事象は報告されず、死亡に関する記載はなかった。
安全性については、電子添文の副作用および臨床成績の安全性の結果をご参照ください。
目的:
キサラタン単剤では眼圧下降が不十分な原発開放隅角緑内障および正常眼圧緑内障患者における配合点眼薬(ザラカム)への切り替えによる眼圧下降効果および安全性の検討
対象:
キサラタン単剤では眼圧下降が不十分な原発開放隅角緑内障患者21例21眼および正常眼圧緑内障患者10例10眼
方法:
単施設において、対象患者に対しキサラタン0.005%を配合点眼薬に切り替えて、1日1回夜に6ヵ月間投与した。
評価項目:
切り替え1、3、6ヵ月後の眼圧値、切り替え前と比較した切り替え1、3、6ヵ月後の眼圧下降値、眼圧下降率、眼圧下降幅別の患者の割合、切り替え後に発現した有害事象 など
解析方法:
眼圧値はANOVA、Bonferroni/Dunnett's testにより、切り替え前(キサラタン)と切り替え後(配合点眼薬)の各時点を比較した。すべての検定において有意水準はp<0.05とした。
リミテーション:
本研究では、①症例数が少ない(n=31)、②盲検化されていない、③対照群が含まれていないといった脆弱性がある。また、点眼薬を切り替えるとアドヒアランスが向上し、眼圧が低下する可能性も考えられる。
Inoue, K. et al.:Clin Ophthalmol 6:771, 2012
相原先生 :
本庄先生、ありがとうございます。
配合点眼薬のデータなどをご紹介いただきましたが、実臨床における印象はどうでしょうか。
本庄先生 :
患者さんのアドヒアランスが副作用によって低下してしまい、きちんと薬が使用されないケースもあるため、眼圧下降効果を得るためにはアドヒアランスが非常に大切だと考えています。配合剤が登場したことで、アドヒアランスが維持され、しっかりとした眼圧下降が得られているなという印象があります。そのような意味では、副作用の少なさというのは薬剤として重要な点だと痛感しています。
相原先生 :
副作用のことでいえば、キサラタンを含むプロスタノイドFP受容体作動薬には、局所的な副作用として結膜充血、眼刺激症状、角膜上皮障害、眼瞼炎、虹彩・眼瞼色素沈着、睫毛・眼瞼部多毛、上眼瞼溝深化などのプロスタグランジン関連眼周囲症、ぶどう膜炎、囊胞様黄斑浮腫(無水晶体眼または眼内レンズ挿入眼)などが報告20)されています。こうした副作用は、プロスタノイドが臨床現場に浸透し始めた頃から、注意が必要であるといわれてきました。岩瀬先生、実際の印象はいかがでしょうか。
岩瀬先生 :
プロスタノイドの副作用について話を聞いた段階では心配したこともありました。しかし、実際に投与経験が増えるに従って、キサラタンは使いやすいと感じています。キサラタン投与例では色素沈着を理由に点眼中止する例も少なく、またカバーするために私の所でお勧めしているメイクをする必要がある症例もあまり経験していないと思います。
相原先生 :
皆さん、ありがとうございます。
キサラタンの臨床試験やUKGTSの結果を振り返り、改めてキサラタンの魅力を実感できたのではないでしょうか。緑内障治療薬として25年間使用されてきたキサラタンの有効性と安全性のバランスの良さは本当に素晴らしいなと感じます。
Session 4:緑内障治療の今後の展望
相原先生 :
最後のセッションでは、緑内障治療の今後の展望を皆さんにお伺いしたいと思います。
まずは本庄先生からお願いいたします。
本庄先生 :
さまざまな薬剤選択肢が登場して、いろいろな症例に各薬剤を使用してはいますが、本日の話題にもなった通り、有効性と安全性のバランスの良さから最終的にはキサラタンを第一選択薬として使っています。今後も長期にわたって緑内障治療の軸になる薬剤だと期待しています。
相原先生 :
本庄先生、ありがとうございます。
キサラタンの開発の経緯において、化合物スクリーニングの段階で有効性と安全性のバランスを考慮してラタノプロストが選択されたという話を聞いたことがあります。ラタノプロストは薬物動態の面からも興味深く、水溶性を高めるために工夫されたプロドラッグです。ラタノプロスト自体は脂溶性の高い化合物であり、角膜上皮に存在するエステラーゼによって加水分解され21)、親水性が高まり、角膜へ移行しやすくなります。こうした製剤上の工夫から、極めて低い薬物濃度で有効性が得られる薬剤となっています。さらに薬理作用21)の面から、ぶどう膜強膜路を介した房水流出促進作用を持つといわれている薬剤はプロスタノイドの他にあまりありません。房水産生抑制を目的とした交感神経遮断薬との併用は良い組み合わせだと思います。
岩瀬先生 :
良い組み合わせという観点を踏まえつつ、ラタノプロストとβ遮断薬以外の配合点眼薬も、今後の治療選択として出てくるといいですね。点眼回数は、アドヒアランスの観点から1日1回の製剤がありがたいです。
相原先生 :
私もそれは大いに期待しています。
では、白土先生いかがでしょうか。
白土先生 :
キサラタンに限らず、プロスタグランジンが第一選択というのは当分動かないでしょう。そしてこれからの課題はドラッグデリバリーをどういうふうにもっていくかだと思います。配合薬の開発で使用薬瓶数が減っても、毎日、何年何十年と続けるのは不便ですし、高齢者が増えてくると点眼ができない人がたくさん出てきます。そういう意味でドラッグデリバリーの研究が必要になります。しかもその際、1剤のドラッグデリバリーでしたらあんまり意味がないわけです。他の薬剤を点眼しなくてはいけないからです。そこで、配合剤としてのドラッグデリバリーを研究しないといけないだろうと思います。もちろん、手術のほうの進歩もありますが、何十年にわたる長期成績は不明ですし、合併症がなくなることはないでしょう。ですから局所投与薬物療法に勝るものはないので、配合剤としてのドラッグデリバリーをなんとか作りたい、作ってほしいなと私は思います。配合剤2種類でも3種類でもかまわないので。それがこれからの緑内障治療のテーマではないかなと私は思っています。
相原先生 :
白土先生、ありがとうございます。
本日は、それぞれ分野も、年代も違う先生方に集まっていただき、皆さんの思いを伺えて非常に面白かったなと感じています。
今後、プロスタノイドFP受容体やプロスタノイドの作用機序に関する基礎的知見がさらに蓄積し、将来的にはより副作用が少なく、効果が持続するよう改良された製剤が開発されていくことにも期待したいです。
先生方、本日はご参加、ならびに貴重なご意見をいただき、ありがとうございました。
[参考文献]
1) Zimmerman, TJ. et al.: Arch Ophthalmol 95(4): 601, 1977
2) Zimmerman, TJ. et al.: Arch Ophthalmol 95(4): 605, 1977
3) Bill, A.: Invest Ophthalmol 4(5):911, 1965
4) Camras, CB. et al.: Curr Eye Res 1(4): 205, 1981
5) 三嶋 弘ほか:眼科臨床医報 90(5): 607, 1996
6) 三嶋 弘ほか:眼科臨床医報 90(5): 616, 1996
7) 鈴木康之ほか:日眼会誌 112(12): 1039, 2008
8)
日本緑内障学会ホームページ:緑内障疫学調査:
「日本緑内障学会多治見緑内障疫学調査(通称:多治見スタディ)」報告
https://www.ryokunaisho.jp/general/ekigaku/tajimi.php (2024年8月アクセス)
9) Yamamoto, S. et al.: Ophthalmology 121(8): 1558, 2014
10) Matoba, R. et al.: Jpn J Ophthalmol 67(3): 346, 2023
11) 中元兼二ほか:日眼会誌 107(9):530, 2003
12) Garway-Heath, DF. et al.: Lancet 385(9975): 1295, 2015
13) Garway-Heath, DF. et al.: Ophthalmology 120(1): 68, 2013
14) Lascaratos, G. et al.:Ophthalmology 120(12):2540, 2013
15) The AGIS Investigators:Am J Ophthalmol 130(4): 429, 2000
16) Anderson, DR. et al.: Curr Opin Ophthalmol 14(2): 86, 2003
17) Cheng, JW. et al.: Ophthalmic Res 42(2): 99, 2009
18) 北澤克明ほか:臨床眼科 63(5): 807, 2009
19) Inoue, K. et al.: Clin Ophthalmol 6: 771, 2012
20) 日本緑内障学会緑内障診療ガイドライン改訂委員会:日眼会誌 126(2): 85, 2022
21) キサラタン®点眼液 0.005% 医薬品インタビューフォーム(第2版)2024年7月改訂


相原先生 :
米国で1996年に発売されたキサラタン®点眼液(以下、キサラタン)は、日本では1999年に発売され、今年で発売25周年を迎えました。そこで、本日はこれまでの緑内障治療を振り返り、副交感神経作動薬、交感神経遮断薬などから始まった緑内障治療の変遷、日本の緑内障治療を考えるうえで重要な多治見スタディをはじめとするエビデンス、プロスタノイドの治療における位置づけや今後の緑内障治療の展望について、経験豊富な先生方のご印象などを交えながら、議論していきたいと思います。